Skuteczna rozmowa to klucz do wsparcia jak rozmawiać z osobą chorą psychicznie?
- Wsparcie bliskich jest jednym z kluczowych czynników w procesie zdrowienia osób zmagających się z zaburzeniami psychicznymi.
- Aktywne słuchanie, okazywanie empatii i walidacja uczuć budują zaufanie i poczucie bezpieczeństwa.
- Unikaj oceniania, minimalizowania problemu ("inni mają gorzej") i dawania "dobrych rad", które mogą ranić.
- Używaj języka skoncentrowanego na osobie ("osoba zmagająca się z depresją"), a nie stygmatyzujących określeń.
- Pamiętaj o dbaniu o własne granice i szukaniu wsparcia dla siebie, aby uniknąć wypalenia.
- W razie potrzeby umiejętnie wskaż profesjonalną pomoc, prezentując ją jako formę wsparcia, a nie porażkę.
Waga i wyzwania rozmowy o zdrowiu psychicznym
Zdrowie psychiczne to obszar, o którym wciąż zbyt rzadko mówimy otwarcie, mimo że dotyczy ogromnej części społeczeństwa. Szacuje się, że blisko 8 milionów dorosłych Polaków doświadcza zaburzeń psychicznych, a co czwarta osoba w Polsce w którymś momencie życia zmaga się z kryzysem psychicznym. Prawidłowa komunikacja jest kluczowa w przełamywaniu barier i stygmatyzacji, które wciąż otaczają tematykę zdrowia psychicznego. Mimo rosnącej świadomości, temat ten wciąż budzi lęk i niepewność, co często prowadzi do milczenia i izolacji osób, które potrzebują wsparcia.Wielu ludzi obawia się rozmawiać o swoich problemach psychicznych, co utrudnia im szukanie pomocy. Prawidłowa komunikacja jest kluczowa w przełamywaniu barier stygmatyzacji.
Zrozumieć świat osoby w kryzysie: Bariery, które musicie pokonać
Rozmowa o zdrowiu psychicznym bywa trudna z wielu powodów. Osoby doświadczające kryzysu psychicznego często borykają się ze strachem przed niezrozumieniem, oceną lub odrzuceniem. Stygmatyzacja społeczna sprawia, że wiele osób unika dzielenia się swoimi problemami, obawiając się negatywnych konsekwencji w życiu zawodowym czy prywatnym. Z drugiej strony, osoby chcące pomóc również mogą odczuwać lęk niepewność, jak zareagować, czy nie powiedzieć czegoś niewłaściwego, co mogłoby zaszkodzić. Te bariery, wynikające zarówno z lęku osoby chorej, jak i niepewności osoby wspierającej, tworzą trudny grunt dla otwartej komunikacji. Zrozumienie perspektywy osoby w kryzysie jest fundamentem do pokonania tych barier.
Stygmatyzacja i lęk: Dwa największe wyzwania w komunikacji
Stygmatyzacja i lęk to dwa największe wyzwania, z którymi mierzymy się, rozmawiając o zdrowiu psychicznym. Stygmatyzacja sprawia, że osoby chore psychicznie często czują się wykluczone i zawstydzone, co z kolei prowadzi do ukrywania problemu i unikania szukania pomocy. Lęk przed niewłaściwą reakcją, przed tym, że powiemy coś nieodpowiedniego, może paraliżować i zniechęcać do podjęcia rozmowy. To jeden z najczęstszych błędów w komunikacji strach przed tematem prowadzi do jego unikania, co pogłębia poczucie osamotnienia u osoby potrzebującej wsparcia.
Podstawy skutecznej i wspierającej komunikacji
Zanim padnie pierwsze słowo, kluczowe jest przyjęcie odpowiedniej postawy. Skuteczna i wspierająca komunikacja opiera się na fundamentalnych zasadach, które budują zaufanie i poczucie bezpieczeństwa. Chodzi o stworzenie przestrzeni, w której druga osoba czuje się widziana, słyszana i akceptowana, bez względu na to, przez co przechodzi.
Aktywne słuchanie: Jak słuchać, by naprawdę usłyszeć?
Aktywne słuchanie to znacznie więcej niż tylko słyszenie słów. To świadome skupienie się na rozmówcy, próba zrozumienia jego perspektywy i emocji. W praktyce oznacza to:
- Skupienie uwagi na rozmówcy, bez rozpraszania się innymi sprawami.
- Pozwolenie na swobodne wyrażanie myśli i uczuć, bez przerywania.
- Unikanie przerywania i formułowania własnych osądów czy rad, zanim osoba skończy mówić.
- Potwierdzanie zrozumienia poprzez parafrazowanie lub zadawanie pytań doprecyzowujących, np. "Rozumiem, że czujesz się przytłoczony/przytłoczona?", "Czy dobrze zrozumiałem/zrozumiałam, że chodzi Ci o...?".
Walidacja uczuć, nie ocenianie: Klucz do zbudowania zaufania
Walidacja uczuć to uznanie, że emocje drugiej osoby są dla niej realne i ważne, nawet jeśli my sami ich nie rozumiemy lub się z nimi nie zgadzamy. Nie oznacza to zgadzania się z treścią wypowiedzi, ale z samym faktem przeżywania danej emocji. Unikanie oceniania i minimalizowania problemu na przykład przez mówienie "inni mają gorzej" jest kluczowe dla budowania zaufania. Kiedy osoba czuje, że jej uczucia są uznawane, otwiera się i czuje się bezpieczniej.
Cierpliwość i empatia: Twoje najważniejsze narzędzia
Proces zdrowienia i rozmowy o trudnych doświadczeniach często wymaga czasu. Cierpliwość jest tu nieoceniona. Nie oczekuj natychmiastowych rezultatów ani natychmiastowego otwarcia się drugiej osoby. Empatia, czyli zdolność do wczucia się w sytuację drugiej osoby i spojrzenia na świat jej oczami, pozwala okazać jej prawdziwe zrozumienie i wsparcie. To ona sprawia, że rozmowa staje się przestrzenią akceptacji.
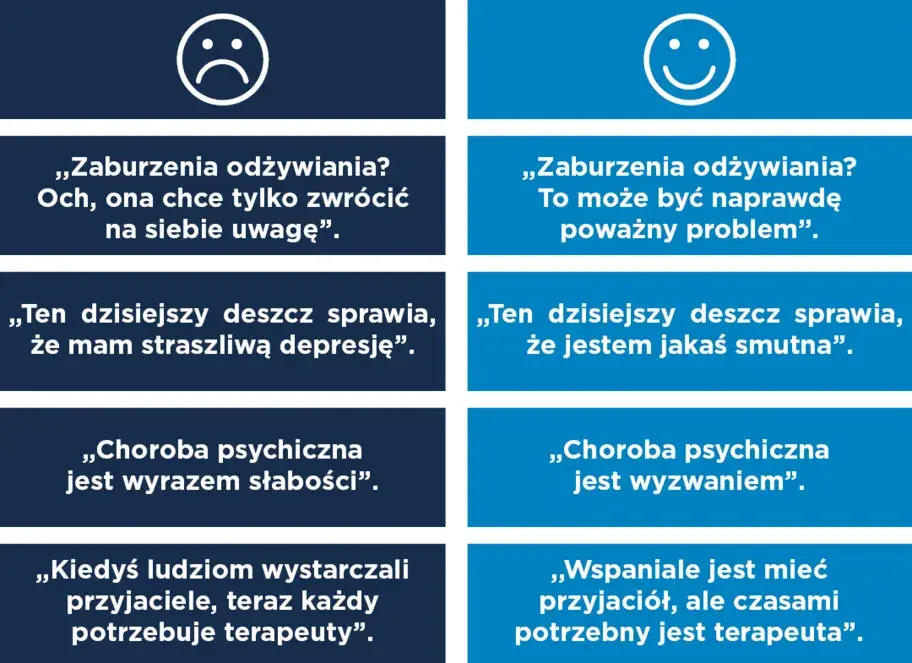
Praktyczne zwroty: co pomaga, a co szkodzi w rozmowie?
Świadomy dobór słów ma ogromne znaczenie w budowaniu relacji i wspieraniu osoby w kryzysie. Pewne zwroty mogą otworzyć rozmowę i wzmocnić poczucie bezpieczeństwa, podczas gdy inne mogą zranić i zamknąć drogę do dalszej komunikacji.

Zwroty, które otwierają i budują mosty
Oto kilka przykładów zwrotów, które są wspierające i budują zaufanie:
- "Jestem tu dla Ciebie." Wyraża Twoją obecność i gotowość do wsparcia, dając poczucie bezpieczeństwa.
- "Słyszę, że jest Ci bardzo ciężko." Waliduje uczucia i pokazuje, że słuchasz ze zrozumieniem.
- "Jak mogę Ci pomóc?" Daje osobie w kryzysie poczucie kontroli i pozwala jej określić, jakiego wsparcia potrzebuje.
- "Nie jesteś sam/sama z tym." Zmniejsza poczucie izolacji i pokazuje, że dzielisz z nią ten ciężar.
- "To, co czujesz, jest ważne." Potwierdza zasadność emocji i daje poczucie akceptacji.
Sformułowania, które ranią i zamykają rozmowę
Unikaj tych sformułowań, które często są popełnianymi błędami:
- "Weź się w garść." Minimalizuje problem i ignoruje realne trudności, z jakimi zmaga się osoba chora.
- "Inni mają gorzej." Porównuje cierpienie i umniejsza wagę problemu, co jest bardzo raniące.
- "Nie przesadzaj." Ocenia i podważa realność doświadczeń osoby chorej.
- "To tylko w twojej głowie." Bagatelizuje problem i obwinia osobę za jej stan psychiczny.
- "Powinieneś/powinnaś..." Narzuca własne rozwiązania i odbiera osobie autonomię w podejmowaniu decyzji.
Jak pytać o samopoczucie, by nie naruszać granic?
Pytania o samopoczucie powinny być otwarte, delikatne i szanujące granice drugiej osoby. Zamiast pytać "Co Ci jest?", lepiej zapytać "Jak się dziś czujesz?" lub "Co sprawia Ci największą trudność?". Ważne jest, aby pytać o uczucia i doświadczenia, a nie o diagnozę czy przyczyny. Możesz też zapytać: "Czy jest coś, co chciałbyś/chciałabyś mi powiedzieć?". Taka forma jest zaproszeniem do rozmowy, a nie naciskiem.
Jak reagować w trudnych sytuacjach i na konkretne objawy?
Niektóre sytuacje wymagają szczególnej uwagi i spokoju. Wiedza, jak reagować w obliczu konkretnych objawów, może zapewnić bezpieczeństwo i skuteczne wsparcie.
Gdy podejrzewasz depresję i myśli samobójcze: Konkretne kroki i sygnały alarmowe
Jeśli podejrzewasz u kogoś depresję i myśli samobójcze, najważniejsze jest bezpośrednie, ale pełne troski pytanie. Zapytaj wprost: "Czy myślisz o tym, żeby sobie coś zrobić?". Nie bój się tego pytania, ono nie prowokuje, a otwiera możliwość pomocy. Postępuj następująco:- Nie zostawiaj osoby samej.
- Słuchaj aktywnie i bez oceniania.
- Wyraź swoją troskę i chęć pomocy: "Jestem zaniepokojony/zaniepokojona i chcę Ci pomóc."
- Zachęć do szukania natychmiastowej profesjonalnej pomocy: podaj numer telefonu zaufania, zaproponuj wsparcie w kontakcie z lekarzem lub pogotowiem.
Sygnały alarmowe, na które należy zwrócić uwagę, to m.in.: mówienie o śmierci, beznadziejności, izolowanie się od innych, rozdawanie cennych przedmiotów, nagła poprawa nastroju po okresie depresji (może oznaczać podjęcie decyzji o samobójstwie).
Jak rozmawiać z osobą, która może doświadczać urojeń lub omamów?
W przypadku epizodu psychotycznego, gdy osoba doświadcza urojeń (fałszywych przekonań) lub omamów (widzi lub słyszy rzeczy, których inni nie doświadczają), kluczowe jest zachowanie spokoju. Nie neguj jej rzeczywistości dla niej jest ona prawdziwa. Zamiast tego, skup się na jej emocjach: "Widzę, że to jest dla ciebie bardzo realne i przerażające". Mów łagodnym tonem, staraj się zapewnić poczucie bezpieczeństwa i unikaj konfrontacji.
Atak paniki: Twoja rola w uspokojeniu i zapewnieniu bezpieczeństwa
Podczas ataku paniki osoba może czuć się jakby umierała. Twoja obecność i spokój są kluczowe:
- Zachowaj spokój i bądź obecny/obecna.
- Zaproponuj znalezienie cichego i bezpiecznego miejsca.
- Pomóż skupić się na oddechu, np. poprzez wspólne liczenie wdechów i wydechów.
- Mów spokojnym, kojącym głosem, oferując proste instrukcje.
- Zapytaj, co może jej pomóc czasem wystarczy szklanka wody lub krótki spacer.
Komunikacja z osobą z zaburzeniami odżywiania: Na co zwrócić szczególną uwagę?
Rozmawiając z osobą z zaburzeniami odżywiania, unikaj komentowania jej wyglądu, wagi czy nawyków żywieniowych. Skup się na wyrażaniu troski o jej ogólne zdrowie i samopoczucie. Podkreśl, że zależy Ci na niej jako osobie, a nie na jej ciele. Zachęcaj do szukania profesjonalnej pomocy, przedstawiając ją jako wsparcie w trudnej sytuacji, a nie jako powód do wstydu.
Zachęcanie do profesjonalnej pomocy: Kiedy i jak?
Zachęcanie do skorzystania z profesjonalnej pomocy jest ważnym krokiem w procesie zdrowienia, ale wymaga delikatności i odpowiedniego podejścia.
Kiedy i jak poruszyć temat wizyty u specjalisty?
Najlepszy moment na rozmowę o wizycie u specjalisty to czas, gdy osoba jest w miarę spokojna, a Ty zbudowałeś/zbudowałaś z nią zaufanie. Przedstaw propozycję jako formę wsparcia i krok ku poprawie, a nie jako oznakę słabości czy porażki. Powiedz coś w stylu: "Zauważyłem/zauważyłam, że jest Ci ciężko. Może rozmowa z kimś z zewnątrz, kto ma doświadczenie w takich sprawach, mogłaby Ci pomóc?". Pamiętaj, że ostateczna decyzja należy do osoby chorej.
Jak przedstawić leczenie jako formę wsparcia, a nie porażkę?
Leczenie, czy to terapia, czy farmakoterapia, to narzędzia, które mogą pomóc odzyskać kontrolę nad życiem i poprawić jego jakość. Ważne jest, aby przedstawić je właśnie w ten sposób jako wsparcie, a nie jako dowód porażki. Szukanie pomocy jest aktem odwagi i troski o siebie, a nie powodem do wstydu. Możesz powiedzieć: "Wielu ludzi korzysta z pomocy specjalistów, to pomaga im przejść przez trudne chwile i wrócić do równowagi".
Gdzie szukać pomocy w Polsce? Praktyczna lista kontaktów i instytucji
W Polsce dostępnych jest wiele form profesjonalnej pomocy:
- Bezpłatne telefony zaufania: Np. 116 123 dla dorosłych w kryzysie emocjonalnym, 116 111 dla dzieci i młodzieży.
- Ośrodki Interwencji Kryzysowej (OIK): Oferują pomoc psychologiczną i interwencyjną.
- Poradnie Zdrowia Psychicznego (PZP): Działają w ramach NFZ i oferują konsultacje psychiatryczne i psychologiczne.
- Fundacje i stowarzyszenia: Istnieje wiele organizacji pozarządowych, które wspierają osoby z zaburzeniami psychicznymi i ich rodziny.
Dbaj o siebie: wsparcie dla wspierających
Wspieranie osoby z chorobą psychiczną jest wyzwaniem, które może być obciążające. Dbanie o własne samopoczucie nie jest egoizmem, ale koniecznością, aby móc skutecznie pomagać.
Ustalanie zdrowych granic: Kiedy Twoja pomoc staje się współuzależnieniem?
Ustalanie zdrowych granic jest kluczowe, aby uniknąć wypalenia i sytuacji, w której Twoja pomoc staje się współuzależnieniem. Współuzależnienie charakteryzuje się nadmiernym skupieniem na problemach osoby chorej, zaniedbywaniem własnych potrzeb i poczuciem odpowiedzialności za jej stan. Pamiętaj, że nie jesteś odpowiedzialny/odpowiedzialna za jej zdrowie, a jedynie za oferowane wsparcie.
Gdzie Ty możesz szukać wsparcia? Grupy wsparcia i pomoc dla rodzin
Jeśli czujesz się przytłoczony/przytłoczona, poszukaj wsparcia dla siebie. Istnieją grupy wsparcia dla rodzin osób z chorobami psychicznymi, gdzie możesz podzielić się doświadczeniami i uzyskać rady od osób w podobnej sytuacji. Terapia indywidualna lub rodzinna również może być bardzo pomocna.